Czy telemedycyna trafi pod strzechy?
| Gospodarka ArtykułyNie powinno być zaskoczeniem, że prawie połowa populacji wielu krajów wysoko rozwiniętych cierpi na co najmniej jedną chorobę przewlekłą. W USA według raportu Centers for Disease Control and Prevention, w 2005 roku koszty leczenia tego typu przypadków pochłonęły ponad 75% wydatków medycznych. Wprawdzie dużą część środków przeznacza się na nowoczesne terapie oraz operacje, to jednak większość kosztów pochłaniają mniej poważne, ale za to liczniejsze przypadki, takie jak testy laboratoryjne, rutynowe wizyty lekarskie oraz inne procedury kontrolne.
W najbliższych latach znaczna część rosnących w niekontrolowany sposób wydatków powinna zostać znacznie ograniczona. To dlatego, że koszty leczenia osób przewlekle chorych oraz kontrolowania stanu zdrowia nie muszą bezustannie rosnąć, ponieważ możliwe staje się wykorzystanie w tych aplikacjach technik bezprzewodowych. Technologie zdalnego monitoringu wdrażane są w celu poprawy stanu zdrowia pacjenta oraz zmniejszenia liczby wizyt w szpitalach i gabinetach lekarskich.
Upowszechnienie się telemedycyny spowoduje, że wszczepiane pod skórę lub przytwierdzane do ciała zaawansowane sensory będą mogły komunikować się za pośrednictwem sieci BAN (Body Area Network). Nacisk na modyfikacje stylu życia zostanie przeniesiony na dostarczanie lekarzom informacji o nagłych wypadkach.
Telemedycyna tworzy również nowe możliwości inżynierom. Według analityków, rynek urządzeń do kontroli stanu zdrowia osiągnie w 2010 roku wartość 5 mld dol., a w roku 2015 wzrośnie do 34 mld dol. Pierwszy duży krok miał nastąpić pod koniec 2008 roku, wraz z publikacją przez Continua Health Alliance wytycznych dotyczących bezprzewodowej i przewodowej transmisji danych między urządzeniami monitorującymi stan zdrowia a placówkami opieki medycznej.
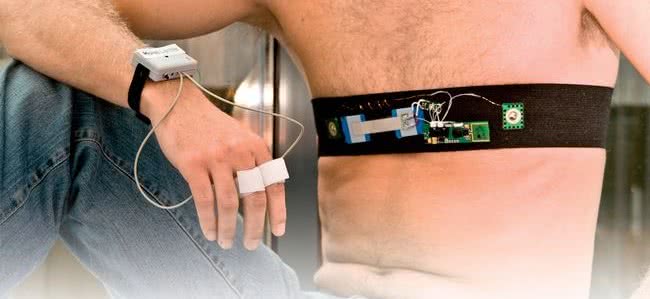
Standard będzie odnosić się także do takich urządzeń, jak mankiety do pomiaru ciśnienia, glukometry, krokomierze, termometry czy wagi, jednak za transport danych będą odpowiedzialne znacznie bardziej zaawansowane urządzenia. Produkty telemedyczne nowej generacji są już obecnie wykorzystywane w badaniach szpitalnych. Przykładem jest zaprojektowany przez konsorcjum IMEC bezprzewodowy monitor EKG, w skład którego wchodzą elektrody, czujnik półprzewodnikowy, mikrokontroler oraz układ radiowy, zintegrowane wewnątrz bardzo cienkiej opaski na nadgarstek.
Urządzenie wykorzystuje małą baterię, która pozwala na tydzień nieprzerwanej pracy, a jego celem jest ciągły monitoring tętna pacjenta w wykrywaniu arytmii serca. W przyszłości możliwe będzie również wykorzystanie technologii znajdujących się jeszcze w fazie prototypowej, takich jak procesory DSP małej mocy przystosowane do analizy sygnałów biomedycznych, przetwornice AC o małych częstotliwościach próbkowania i wysokich rozdzielczościach przetwarzania, układy radiowe o szerokim paśmie przenoszenia (UWB) zużywające o dwa rzędy wielkości mniej mocy niż Bluetooth, a także urządzenia MEMS odzyskujące energię elektryczną z ciała człowieka, które mają na celu zastąpienie baterii.
Pierwszy etap telemedycyny
Celem Continua Health Alliance jest określenie standardów współpracy pomiędzy urządzeniami monitorującymi stan zdrowia oraz domowymi węzłami przekazującymi dane do placówek opieki medycznej. Urządzenia pierwszej generacji zgodne z wytycznymi Continua zapewnią bezpieczną transmisję danych sensorycznych za pomocą USB lub bezprzewodowego Bluetooth. Funkcję lokalnego węzła odbiorczego może pełnić telefon komórkowy, komputer PC, odtwarzacz STB lub inne specjalistyczne urządzenie.
Specyfikacja ma opisywać sposób użytkowania urządzeń monitorujących oraz zgodność ze standardem Health Device Profiles, opracowanym przez organizacje Bluetooth SIG i USB Implementers. Wytyczne Continua mają także zapewnić zgodność ze specyfikacją IEEE 11073, definiującą protokoły oraz struktury danych dla bezpiecznej transmisji danych medycznych.
Wiele firm, w tym Bluegiga, Broadcom, Cambridge Consultants, Cybercom, MindTree, Panasonic Electronic Devices, Stollmann i Toshiba, ma już w swojej ofercie moduły zgodne z IEEE 11073 oraz ze standardem Continua. Część z tych dostawców zaprezentowała swoje produkty na październikowym Connected Health Symposium na Uniwersytecie Harvarda.
Na przykład firma Cambridge Consultants stworzyła zbiór referencyjnych projektów dla urządzeń pierwszej generacji monitorujących stan zdrowia wyposażonych w złącza Bluetooth i USB, które umożliwią odczyt danych z istniejącego sensora oraz wykorzystanie własnego wyświetlacza.
Druga faza telemedycyny – rozwój techniczny
Problemy sercowo-naczyniowe są przyczyną 30% wszystkich zgonów. Obecnie najczęściej stosowaną metodą diagnozowania arytmii serca jest przyłóżkowe badanie EKG lub wykorzystanie przenośnych, ale niekomfortowych urządzeń rejestrujących aktywność serca przez 24 godziny na dobę (holter).
Miniaturowe, niepozorne urządzenie do pomiaru tętna z łącznością bezprzewodową mogłoby wspomóc ratowanie życia i zmniejszyć koszty leczenia nagłych wypadków, dzięki ciągłemu monitoringowi serca. Analiza danych na miejscu umożliwi podjęcie odpowiedniej reakcji, takiej jak np. zapisanie danych lub ostrzeżenie pacjenta i zawiadomienie odpowiedniej placówki medycznej o zbliżającym się zagrożeniu. Co prawda na świecie prowadzone są badania w zakresie tego typu urządzeń, jednak projekt IMEC już jest na etapie testowania w europejskich szpitalach.
Opaska na nadgarstek monitorująca puls jest rozwijana w programie badawczym Human++. Instytut Holst Centre, w którym prowadzone są badania, skupia się na technologiach bezprzewodowych i autonomicznych systemach sensorycznych przeznaczonych do monitorowania stanu zdrowia. Opaska nowej generacji monitorująca tętno (rys. 1) opracowana w IMEC umożliwia falkową analizę sygnałów EKG oraz zawiera mikroprocesor MSP430 firmy Texas Instruments.
Inne główne komponenty urządzenia to układ radiowy nRF24L01 firmy Nordic Semiconductor, sensor biopotencjalny, elektrody, przetwornik A/C oraz antena, umieszczone na podłożu poliamidowym, pokrytym tkaniną. Średnie zużycie mocy to około 2mW, a czas nieprzerwanego działania przy baterii o wymiarach 20×20×5mm wynosi tydzień, jednak w tym obszarze wciąż istnieje duże pole do innowacji.
Najistotniejszymi kwestiami w telemedycynie są maksymalizacja przetwarzania i minimalizacja komunikacji, jednak dzisiejsze technologie nie pozwalają na zmuszenie procesora lub układu radiowego do pracy tylko w określonych chwilach czasowych. Konieczne jest stworzenie układów pracujących na żądanie, które można bardzo szybko włączać i wyłączać bez utraty pobieranej w takich sytuacjach znacznej mocy. Naukowcy pracują również nad układami radiowymi UWB, które będą pobierały w trybie nadawczym od 10 do 100 razy mniej mocy niż pracujący w paśmie 2,4GHz układ firmy Nordic, który i tak jest urządzeniem energooszczędnym, gdyż wymaga znacznie mniej mocy niż Bluetooth.
W instytucie IMEC opracowano prototypowe rozwiązania w zakresie układów radiowych UWB oraz procesorów DSP do analizy sygnałów biomedycznych przystosowanych do pracy na żądanie. Na etapie rozwoju znajduje się przetwornica AC o ultraniskiej mocy, częstotliwości próbkowania od 100 do 200kHz oraz rozdzielczości przetwarzania od 12 do 16 bitów. Inne rozwijane technologie dotyczą sensorów oraz pozyskiwania energii z ciała, co wyeliminuje potrzebę użycia baterii.
Szersze wyzwania
Chociaż kierunek rozwoju technologicznego jest znany, telemedycyna musi stawić czoło również problemom kulturowym i instytucjonalnym, takim jak zgodność z wytycznymi organów regulacyjnych, zaniedbywanie obowiązków w instytucjach medycznych oraz przestarzała infrastruktura informatyczna. Prawie 70% lekarzy pracuje w grupach mniejszych niż 10 osób, a niewielkie instytucje wciąż napotykają problemy z wdrażaniem informatycznych systemów do gromadzenia danych medycznych. Jednak wszystkie te przeszkody są możliwe do przezwyciężenia, a postęp technologiczny w oczywisty sposób wymusi implementację takich rozwiązań.
Przyszłość telemedycyny – pionierska sensoryka
Bezpieczny transport danych medycznych pacjenta jest dla telemedycyny kwestią fundamentalną, jednak jego jakość zależy od jakości sensorów. Kolejny etap rozwoju telemedycyny wiąże się ze wzrostem technicznej złożoności urządzeń. Monitorowanie stanu zdrowia w szpitalach będzie wykonywane za pomocą bardzo dokładnych systemów sensorycznych zintegrowanych w urządzeniach telemedycznych noszonych stale na ciele człowieka, ze względu na ich wygodę i nie rzucanie się w oczy.
Przydatność danego urządzenia będzie zależna od niezawodności jego źródła zasilania. Baterie mogą być odpowiednie dla urządzeń PDA, jednak nie są one przystosowane do noszenia na ciele. Wiele zalet ma pozyskiwanie energii z ciała człowieka, takich jak np. eliminacja konieczności wymiany baterii oraz ograniczenie ilości toksyn zanieczyszczających środowisko.
Przeciętny przepływ ciepła z ludzkiego ciała jest na poziomie 20 mW/cm². Termoelektryczne generatory prądu (TEG) mogą zapewnić napięcie wyjściowe 0,7V przy dopasowanym obciążeniu, co wystarczy do zasilania biosensorów. Ponieważ TEG dokonują podstawowej konwersji ciepła na elektryczność, ich podstawowym elementem jest stos termoelektryczny. Konwencjonalne termostosy są zbyt drogie, gdyż automatyzacja ich produkcji jest niemożliwa. Alternatywę stanowią miniaturowe termostosy, które są tańsze, mają odpowiednią wydajność oraz są już obecnie instalowane w komercyjnych wentylatorach termoelektrycznych.
Miniaturowy TEG został również zastosowany przez IMEC w biosensorach. Oczekuje się, że miniaturowy termostos, noszony na nadgarstku, będzie wytwarzał napięcie przynajmniej 4V i zapewni do 30 mW z cm² powierzchni kontaktowej. Maksymalna moc zależy od wymiarów TEG, temperatury otoczenia oraz od aktywności metabolizmu pacjenta.
Według naukowców IMEC, w temperaturze 22ºC układ TEG może podczas całodziennej aktywności dostarczyć użyteczną moc na poziomie od 0,2 do 0,3mW w przypadku noszenia go na nadgarstku. Zadaniem sensorów są pomiary i kondycjonowanie sygnałów psychologicznych, biologicznych i neurologicznych, co wymaga ich odpowiedniej czułości, liczby kanałów czy poziomów napięcia.
Duże utrudnienie stanowią szumy, takie jak napięcie niezrównoważenia elektrod czy zakłócenia pochodzące od obwodów zasilających. Kolejnym problemem jest biokompatybilność, szczególnie jeśli istnieje konieczność implantacji sensora na długi okres, gdyż większość materiałów wykorzystywanych do produkcji układów półprzewodnikowych jest toksyczna.
Umieszczenie ich wewnątrz niewielkiego pojemnika jest jedynie częściowym rozwiązaniem, ponieważ sensory zawierają elektrody, które zgodnie ze swoją naturą, muszą być w bezpośrednim kontakcie z ludzką tkanką. Z tego powodu IMEC oraz inne organizacje badawcze pracują nad rozwojem materiałów, które podczas procesu produkcji wytwarzają przyjazną biologicznie otoczkę, podobnie jak np. polikrzem.
Grzegorz Michałowski