Zasadnicze wymagania mające na celu zapewnienie bezpieczeństwa przy stosowaniu zasilaczy w sprzęcie medycznym i urządzeniach do ochrony zdrowia są zawarte w ogólnie akceptowanej normie IEC 60601-1, opracowanej w ramach Międzynarodowej Komisji Elektrotechnicznej IEC. Pierwsza wersja tej normy została opublikowana w 1977 roku, a po kolejnych ulepszeniach i rozszerzeniach doczekała się już 4. edycji. W Polskim Komitecie Normalizacyjnym PKN dostępna jest obecnie jej angielska wersja opisana jako: PN-EN 60601:2011 Medyczne urządzenia elektryczne Część 1: Wymagania ogólne dotyczące bezpieczeństwa podstawowego oraz funkcjonowania zasadniczego (ang. General requirements for basic safety and essential performance).
Z podaną normą ogólną IEC 60601-1, zawierającą podstawowe wymagania bezpieczeństwa dotyczące zasilaczy w sprzęcie medycznym, wiąże się silnie jeszcze jedna norma IEC, a mianowicie PN-EN 62353: 2015 Medyczne urządzenia elektryczne – Badania okresowe oraz badania po naprawie medycznych urządzeń elektrycznych. Ma ona zastosowanie do badań kontrolnych medycznych urządzeń i systemów elektrycznych oraz ich części, które spełniają wymagania aktualnych edycji normy PN-EN 60601 – przed ich przekazaniem do użytkowania, podczas konserwacji, przeglądu, serwisowania lub po naprawie oraz podczas ustalonych badań okresowych.
Medyczne urządzenia i systemy elektryczne instalowane są obecnie w szpitalach, klinikach, przychodniach lekarskich oraz w gabinetach lekarzy specjalistów np. okulistów lub dentystów, a ostatnio także w klubach związanych z propagowanym stylem życia typu wellness i fitness. Wśród elektrycznych urządzeń (aparatów) medycznych wymienić można m.in.: respiratory, analizatory krwi i analizatory DNA, termografy komputerowe, elektrokardiografy, ultrasonografy, różne aparaty do diagnostyki, zestawy monitorowe, automatyczne dozowniki lekarstw, elektrycznie sterowane łóżka, elektronarzędzia chirurgiczne, zewnętrzne rozruszniki serca, defibrylatory, kamery. Jednoczesne wykorzystywanie kilku z takich urządzeń, konieczne nierzadko w trakcie leczenia pacjenta, może powodować kłopoty techniczne przy ich instalowaniu i użytkowaniu.
Potrzeba szczególnego zajmowania się zagadnieniami bezpieczeństwa w projektowaniu, konstruowaniu i eksploatacji zasilaczy stosowanych do elektrycznego sprzętu medycznego wynika stąd, że w użytkowaniu tego sprzętu uczestniczą bezpośrednio ludzie – pacjenci i operatorzy, a podczas jego funkcjonowania występuje przepływ energii elektrycznej. Ujęte to jest w określeniu elektrycznego urządzenia medycznego jako takiego urządzenia (aparatu), które (lub którego część użytkowa) przenosi energię "do" lub "od" pacjenta albo które takie przenoszenie (przepływ) energii wskazuje (monitoruje). To określenie obejmuje zatem urządzenia elektryczne połączone z energetyczną siecią zasilająca, które stosuje się do diagnozowania, leczenia i nadzorowania pacjenta oraz do kompensowania lub łagodzenia skutków choroby, zranienia albo upośledzenia. Od zasilaczy w sprzęcie medycznym wymaga się nie tylko zapewnienia prawidłowego i stabilnego funkcjonowania zasilanych obiektów, ale także ochrony pacjentów i operatorów przed porażeniem elektrycznym i niepożądanym przepływem prądu elektrycznego. Oczekuje się od nich również małej intensywności uszkodzeń i stosunkowo dużej trwałości. Medyczne i niemedyczne urządzenia elektryczne mogą być łączone w bardziej złożone medyczne systemy elektryczne. Utworzony system, jako całość, powinien spełniać wymagania bezpieczeństwa zawarte w normie IEC 60601-1.
Zalecane w normie ogólnej PN-EN 60601-1 sposoby zapewnienia bezpieczeństwa oraz dopuszczalne wartości charakterystycznych parametrów zasilaczy porównać można z tymi, które przyjęto w niedawno wprowadzonej do praktyki normie PN-EN 62368-1:2015 (zastępującej normy IEC 60950 i 60065), odnoszącej się do bezpieczeństwa użytkowania urządzeń elektrycznych i elektronicznych audio-wideo, informatycznych i telekomunikacyjnych, wraz z ich zewnętrznymi systemami zasilającymi. Z takiego porównania wynika, że wymagania dotyczące zasilaczy w sprzęcie elektromedycznym są w większości przypadków ostrzejsze niż w innych dziedzinach.
Istotne kwestie dotyczące zagrożeń elektrycznych oraz sposobów zapewnienia bezpieczeństwa pacjentów i obsługi przy stosowaniu zasilaczy w elektrycznym sprzęcie medycznym omówione zostaną poniżej.
Określenia i definicje używane w normach
Klasy ochronności
Aparatura elektromedyczna, podobnie jak inne urządzenia elektryczne, muszą spełniać podstawowe wymagania dotyczące środków ochrony przeciwporażeniowej. W zależności od tego, jakie to są środki i jak zostały skonfigurowane, zgodnie z normą PN-EN 61140:2016-074 wyróżnia się 4 klasy ochronności: 0, I, II, III. Klasa zerowa (klasa 0) z najniższym stopniem zabezpieczenia o "montażowym" charakterze izolacji nie jest w praktyce zalecana. W aparaturze elektromedycznej występują przede wszystkim urządzenia z pierwszą i drugą klasą ochronności.
Informacja o klasie ochronności jest wskazywana za pomocą odpowiedniego znaku graficznego na tabliczce znamionowej (obudowie) urządzenia.
Klasa ochronności I (znak graficzny – symbol uziemienia w okręgu). W klasie tej są urządzenia, które oprócz izolacji podstawowej, zabezpieczającej przed niebezpiecznym kontaktem z częściami pod napięciem (ochrona przed dotykiem bezpośrednim), mają – jako ochronę dodatkową – możliwość połączenia korpusu (obudowy) z przewodem ochronnym PE lub z przewodem ochronno-neutralnym PEN. Do tej klasy można zaliczyć takie urządzenia jak silniki, pralki, zmywarki, falowniki i oprawy lamp oświetleniowych.
Klasa ochronności II (znak graficzny – dwa nałożone na siebie kwadraty, mniejszy wewnątrz większego). Obejmuje ona dużą grupę urządzeń elektromedycznych, w których oddzielenie dostępnych części przewodzących od części niebezpiecznych (ochrona przed dotykiem bezpośrednim i pośrednim) polega na zastosowaniu izolacji podwójnej tzn. izolacji podstawowej (B) i dodatkowej (S) lub izolacji wzmocnionej (R). Nie stosuje się tutaj uziemienia ochronnego. Urządzenia medyczne II klasy ochronności zapewniają wyższy poziom bezpieczeństwa również przy pracy z instalacją sieciową o nie najlepszym systemie uziemień i w sytuacjach awaryjnych tzn. podczas uszkodzenia instalacji.
Klasa ochronności III (znak graficzny – trzy pionowe kreski wewnątrz rombu) odnosi się do urządzeń zasilanych bardzo niskim napięciem: 50 V dla prądu przemiennego i 120 V dla prądu stałego. We wtyczce zasilającej nie instaluje się wtedy bolca ochronnego.
Części aplikacyjne
Głównym zagrożeniem bezpieczeństwa przy korzystaniu ze sprzętu medycznego z zasilaczami połączonymi z siecią energetyczną jest możliwość wystąpienia w instalacji napięć (różnicy potencjałów), które mogą powodować wstrząs elektryczny i przepływ niepożądanego prądu elektrycznego przez ciało pacjenta lub operatora sprzętu.
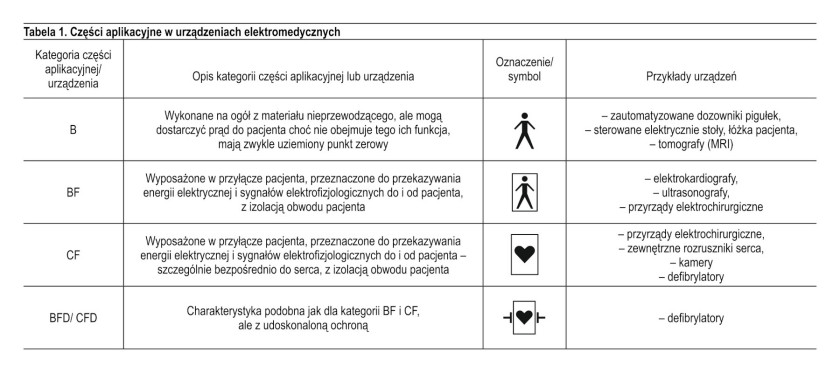
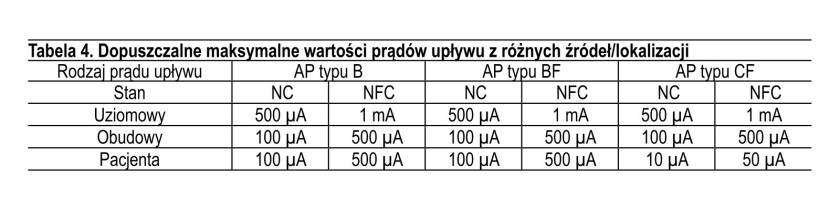
Do kontaktu z ciałem pacjenta dochodzi najczęściej za pośrednictwem części (elementów) aplikacyjnych danego urządzenia (w normach IEC wyróżnianych nazwą Applied Parts, skrótowo AP). Przyjęta konstrukcja części aplikacyjnej decyduje o sposobie i poziomie jej odizolowania od reszty urządzenia i wpływa na ograniczenie wartości różnych prądów upływu. Wyróżnia się 3 zasadnicze kategorie części aplikacyjnych, zapewniających określone poziomy ochrony. Oznacza się je jako B, BF i CF. Część aplikacyjna typu B (od ang. body) jest konstruowana z materiałów nieprzewodzących i może być stosowana do kontaktów z całym ciałem pacjenta z wyjątkiem serca. Prąd upływu jest tu ograniczony do 100 μA, a w układzie uziemia się na ogół punkt zerowy. Kolejne 2 kategorie części aplikacyjnych oznaczane są jako BF i CF, przy czym litera C wskazuje na przewidywany kontakt z sercem. W obu przypadkach izoluje się obwód pacjenta od uziemienia i innych części urządzenia, co powoduje, że jego potencjał elektryczny względem ziemi jest pływający wokół zera, co wskazuje litera F (od ang. fl oating). Konstrukcja części aplikacyjnej CF zapewnia wysoki poziom odizolowania obwodów pacjenta i najwyższy stopień ochrony przed porażeniem elektrycznym. Prąd upływu dla w pełni sprawnego urządzenia jest ograniczony do 10 μA, a w stanie ewentualnego uszkodzenia – do 50 μA. Wyróżnić można jeszcze jedną grupę urządzeń, bazującą na rozwiązaniach typu BF i CF, ale z udoskonaloną ochroną, co sygnowane jest wówczas – zwłaszcza do celów reklamowych – jako BFD i CFD. Charakterystyczne cechy omawianych części aplikacyjnych zestawiono w zwartej formie w tabeli 1.
Środki ochronne dla pacjentów i operatorów urządzeń
W trzecim wydaniu normy IEC 60601-1 z 2005 roku uwzględniono zróżnicowanie zagrożeń elektrycznych dla pacjentów wykorzystujących urządzenia elektromedyczne i dla operatorów tych urządzeń. Prostą sytuacją, ilustrującą to zróżnicowanie zagrożeń, jest przykładowo taka, gdy operator posługuje się panelem sterującym lub jakąś częścią wykonawczą urządzenia, a pacjent jest dołączony do tego urządzenia za pomocą sond lub czujników. W wyniku analizy zagrożeń ustalono w normie 2 grupy środków ochronnych MOP (od ang. means of protection): dla pacjenta – w skrócie MOPP (od ang. means of patient protection), dla operatora – w skrócie MOOP (od ang. means of operator protection).
W celu ochrony pacjenta wymagane jest zapewnienie dobrej izolacji obwodów i części urządzenia o stosunkowo wysokich potencjałach, z którymi ten pacjent może mieć kontakt. W zasilaczach dotyczy to szczególnie obwodu wejściowego z pierwotnym uzwojeniem transformatora sieciowego i obwodu wyjściowego z wtórnym uzwojeniem transformatora i przetwornikiem stałoprądowym. Skuteczność izolacji zależy przede wszystkim od rodzaju izolatora (dielektryka) rozdzielającego obwody oraz od ich fizycznego oddalenia, przy czym trzeba tu wziąć pod uwagę zarówno bezpośredni dystans przez powietrze (ang. air clearance), jak i drogę możliwego przepływu prądu po powierzchni izolatora pomiędzy rozpatrywanymi częściami urządzenia (ang. creepage) np. po powierzchni płytki montażowej PCB lub pomiędzy wyprowadzeniami w gnieździe montażowym dla układów scalonych lub innych podzespołów. Angielska nazwa tego powierzchniowego prądu upływu odzwierciedla w pewnym stopniu jego charakter, gdyż wiąże się z czynnością pełzania, czołgania, ślizgania itp. Dlatego można go też nazwać prądem (upływu) pełzającym.
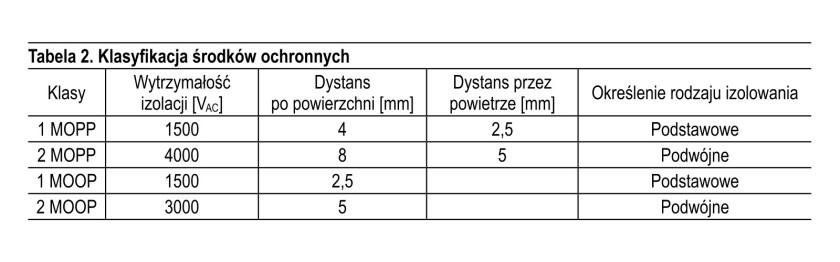
W tabeli 2 przedstawiono klasyfikację środków ochronnych i stawiane im wymagania.
Podane w tabeli 2 wartości liczbowe określają minimalne wartości danych parametrów. Jak to już objaśniono wcześniej, izolowanie podwójne (np. 2 MOPP lub 2 MOOP) oznacza zastosowanie ochrony podstawowej i dodatkowej lub też zastosowanie ochrony wzmocnionej np. przez wykonanie ulepszonej izolacji w transformatorze, co jednak oczywiście pociąga za sobą zwiększone koszty i końcowe rozmiary podzespołu.
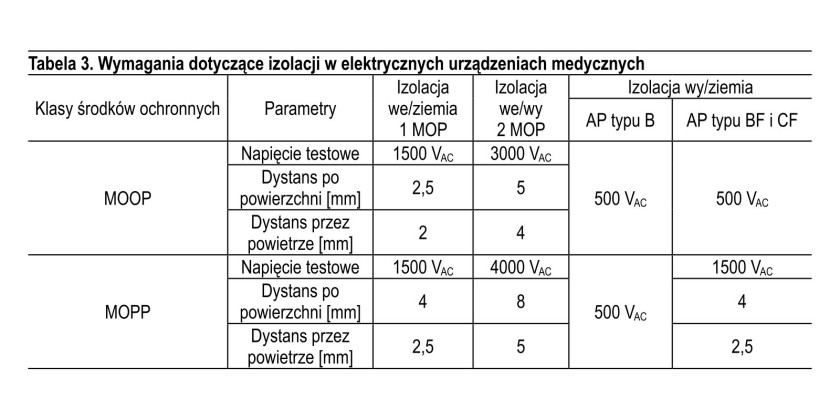
W tabeli 3 zamieszczono wymagania dotyczące izolacji różnych obwodów elektrycznych (bloków funkcjonalnych) zasilacza w odniesieniu do ziemi oraz izolacji pomiędzy tymi blokami. W tym przypadku, podobnie zresztą jak i dla większości innych wymagań określonych w normie IEC 60601, przyjęto, że maksymalne napięcie wejściowe może wynosić 264 VAC RMS.
Dane z tabeli 3 potwierdzają, wspomniane już wcześniej założenie, o ustaleniu ostrzejszych wymagań dla ochrony pacjentów – w porównaniu do ochrony dla personelu obsługującego urządzenia oraz stopniowaniu wymagań w zależności od typu części aplikacyjnych urządzeń medycznych AP. Wymagania dotyczące bezpieczeństwa zawarte w normie IEC 60601-1 są również obostrzone, jeżeli porówna się je ze stosowaną poprzednio (i często przytaczaną jeszcze w środowiskach technicznych) normą IEC 60950, obejmującą urządzenia techniki informatycznej.
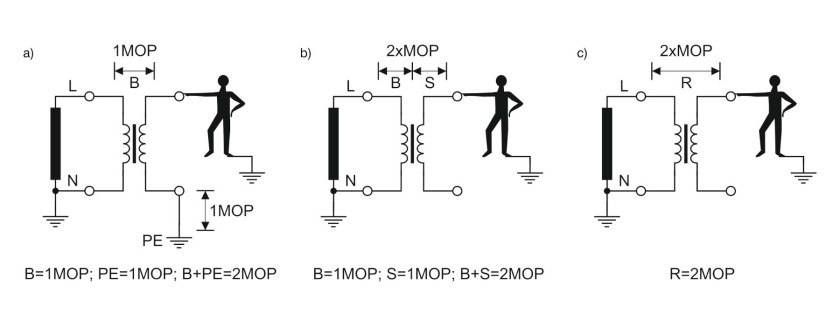
Akceptacja określonych rozwiązań technicznych dotyczących bezpieczeństwa ma na celu zabezpieczenie pacjentów i operatorów przed porażeniem elektrycznym i przepływem niepożądanych prądów (niezwiązanych z funkcjonowaniem danego urządzenia). Ogólną zasadą postępowania dla osiągnięcia takiego celu jest: zapewnienie dużej impedancji na przewidywanej drodze przepływu takich prądów np. w formie bariery izolacyjnej lub/i stworzenie alternatywnej drogi przepływu prądów o małej impedancji np. w formie odpowiedniego uziemienia. Działania takie zilustrowane są na rysunku 1.
Prądy upływu
Prądem upływu określa się niepożądany i potencjalnie niebezpieczny prąd elektryczny, który może przepływać przez ciało ludzkie przy korzystaniu z urządzenia elektrycznego. Ten przepływ elektryczności jest powodowany przez nieidealne charakterystyki podzespołów elektronicznych i dielektryka stanowiącego izolację obwodów oraz może też być produktem ubocznym filtracji sygnałów. W przypadku zasilaczy sieciowych istotny jest szczególnie wpływ kondensatora klasy Y, stosowanego w filtrach przeciwzakłóceniowych oraz wpływ pojemności uzwojeń transformatora separującego (i ogólnie – indukcyjności). Biorąc pod uwagę lokalizację źródeł powstawania prądu upływu, wyróżnia się w zasilaczu 3 typy prądów upływu: prąd upływu uziomowy, prąd upływu obudowy (inaczej prąd dotykowy) i prąd upływu pacjenta. Prądy te można określić następująco
• prąd upływu uziomowy płynie z części sieciowej wzdłuż i poprzez izolację do metalowej obudowy (korpusu) urządzenia, a dalej przez przewód uziemienia ochronnego do ziemi (rys. 1); dopuszczalną wartość tego prądu w normalnym stanie urządzenia ustalono na 1 mA,
• prąd upływu obudowy (prąd dotykowy) płynie z części sieciowej do obudowy urządzenia, a stamtąd różnymi drogami np. przez operatora lub przez pojemności pasożytnicze – do ziemi; wartość dopuszczalna tego prądu w normalnym stanie urządzenia wynosi 100 μA,
• prąd upływu pacjenta płynie do ziemi przez część aplikacyjną urządzenia przyłączoną do pacjenta – albo z części sieciowej w normalnym stanie urządzenia, albo z zewnętrznego napięcia sieciowego, które może pojawić się na części sygnałowej lub na części aplikacyjnej w stanie uszkodzenia urządzenia; dopuszczalna wartość prądu zależy tutaj od typu części aplikacyjnej.
Dopuszczalne wartości prądów upływu w poszczególnych przypadkach określone zostały w normie IEC 60601-1; zamieszczono je w tabeli 4.
W wierszu "stan" podano wartości dla pracującego poprawnie urządzenia – NC oraz wartości dla urządzenia, w którym wystąpiło pojedyncze uszkodzenie – NFC.
Kompatybilność elektromagnetyczna EMC
Kwestia kompatybilności elektromagnetycznej podjęta została w ostatniej edycji normy IEC 60601-1. Rozpatrzona została, w szczególności, sprawa odporności zasilaczy na zaburzenia elektromagnetyczne (EMI). Zasilacze wykorzystuje się bowiem w sprzęcie elektromedycznym stosowanym w różnych środowiskach i to o rosnącym wraz z postępem technologii poziomie zaburzeń elektromagnetycznych. Wyróżnia się środowiska występujące w instytucjach leczniczych (szpitale, kliniki, przychodnie), wynikające z prowadzenia opieki medycznej w domu oraz środowiska specjalne (jak np. wokół aparatu MRI wytwarzającego silne pole magnetyczne). We wszystkich tych przypadkach w bliskim otoczeniu pacjenta funkcjonuje obecnie duża liczba różnych urządzeń elektrycznych, w tym zasilanych bezprzewodowo, a pacjent może być dołączony jednocześnie do kilku urządzeń medycznych. Sprawia to, że zwiększa się prawdopodobieństwo wzajemnego zakłócania urządzeń, mogące powodować ich niepoprawną pracę. Metodologia postępowania zmierzającego do usunięcia lub ograniczenia tego rodzaju zagrożeń podana jest w normie IEC 61000-1-2:2016- -11 Kompatybilność elektromagnetyczna (EMC) Część 1–2 Postanowienia ogólne – Metodologia osiągnięcia bezpieczeństwa funkcjonalnego elektrycznych i elektronicznych systemów, z uwzględnieniem wyposażenia, w odniesieniu do zjawisk elektromagnetycznych.
Stosowane zwykle środki ochronne przeciw zaburzeniom elektromagnetycznym (EMI) to m.in. właściwe rozwiązania układowe i konstrukcyjne zasilacza, odpowiedni dobór komponentów, użycie dodatkowych specjalizowanych elementów przeciwzakłóceniowych, uwzględnienie warunków środowiskowych.
Pomiary parametrów związanych z bezpieczeństwem użytkowania zasilaczy
Badaniom i pomiarom, pozwalającym ocenić zasilacze pod kątem bezpieczeństwa użytkowania, podlegają następujące parametry: rezystancja przewodu ochronnego, prąd upływu i rezystancja izolacji. Odpowiednie wytyczne dotyczące sposobu przeprowadzenia badań i czasie ich podejmowania zawarte są w powołanej na wstępie normie PN-EN 62353:2015. Badania powinny być poprzedzone oględzinami mającymi na celu kontrolę elementów zabezpieczających.
Pomiar prądu upływu (dla komponentów zasilanych prądem przemiennym, rzadziej przy prądzie stałym) przeprowadza się, mając na uwadze urządzenie lub części aplikacyjne. W przypadku badania urządzenia jego prąd upływu stanowi sumę prądów upływu, które mogłyby popłynąć przez pacjenta lub osobę z personelu obsługującego, w przypadku przerwania przewodu ochronnego PE. W normie IEC 60601-1 odpowiada to pomiarowi prądu upływu do ziemi przy uziemionych częściach aplikacyjnych i obudowie. Dla urządzeń II klasy ochronności ten prąd upływu odpowiada prądowi dotykowemu. Natomiast badanie prądu upływu z części aplikacyjnych prowadzi się przede wszystkim dla kategorii tych części typu F, a w niektórych wyróżnionych przypadkach także B. Dopuszczalne wartości prądu podane zostały w tabeli 4. Norma podaje trzy możliwe metody przeprowadzenia tego pomiaru.
W skład badań przewidzianych w normach wchodzą jeszcze testy funkcjonalne zasilaczy. W ramach tych badań sprawdza się prawidłowość realizacji funkcji zasilaczy określonych ogólnie w normie IEC 60601-1 i ocenia się ich aktualne istotne cechy użytkowe.
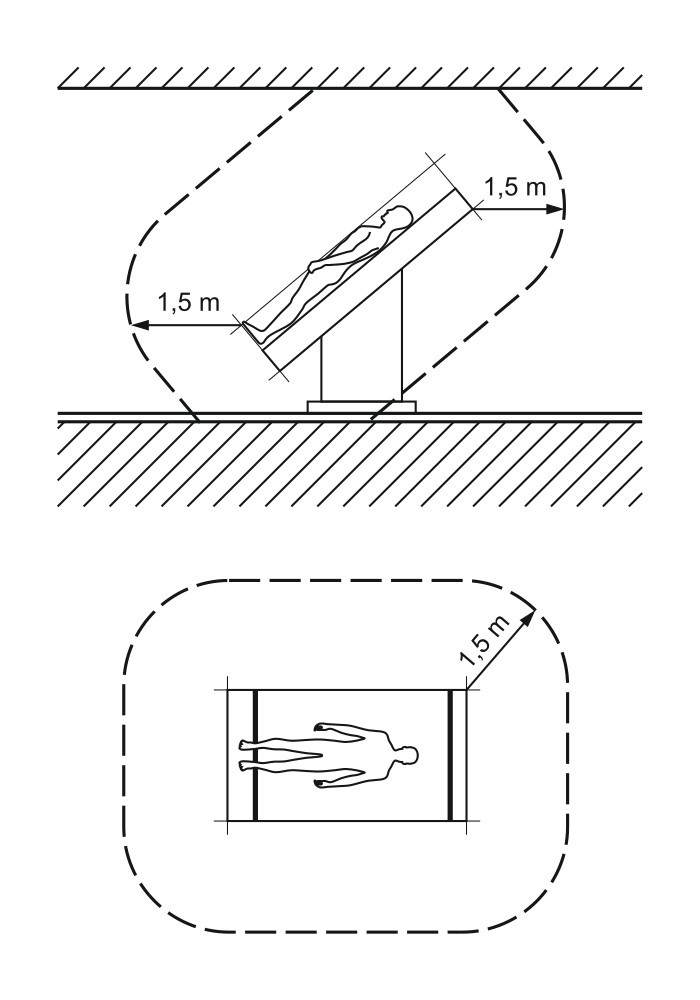
Warto jeszcze dodać, że jak wynika z normy IEC 62353, badaniu powinny być również poddane wszystkie urządzenia elektryczne znajdujące się w zasięgu pacjenta, a więc w ustalonym obszarze, pokazanym na rysunku 2. Szkicowo przedstawiono tutaj pacjenta leżącego na łóżku. Do urządzeń w otoczeniu można więc zaliczyć elektryczne moduły do mechanicznego sterowania łóżkiem, urządzenia związane z dozowaniem i podawaniem leków, urządzenia monitorujące stan pacjenta oraz urządzenia alarmowe.
Co można zrobić na rzecz bezpieczeństwa użytkowania urządzeń elektromedycznych
Wśród środków technicznych sprzyjających osiągnięciu bezpieczeństwa użytkowania urządzeń elektromedycznych wymienić można ukierunkowane na ten cel rozwiązania układowe i konstrukcyjne zasilaczy, odpowiedni dobór komponentów i zastosowanie specjalizowanych elementów elektronicznych.
Przyłączenia urządzeń do sieci, takie jak wtyki, powinny spełniać normę IEC 60320. Przewody zasilające muszą być zabezpieczone bezpiecznikami, przy czym powinny to być bezpieczniki dwubiegunowe (co jest istotne zwłaszcza przy sieci niespolaryzowanej).
Ważną rolę spełniają w zasilaczach filtry sieciowe, chroniące zasilane urządzenie od zewnętrznych zaburzeń elektromagnetycznych EMI oraz obniżające poziom zaburzeń generowanych przez dane urządzenie. Szczególną uwagę należy zwrócić na kondensatory w filtrze, podłączone między liniami zasilającymi a uziemieniem, znane jako kondensatory typu Y. Ułatwiać one mogą przepływ prądu upływu, a stąd ich pojemność nie powinna być zbyt duża np. rzędu setek pF lub nawet mniej (w praktyce mogą to być 2 małe kondensatory połączone szeregowo).
Dążeniu do uzyskania dobrej wytrzymałości napięciowej i małych prądów upływu przeciwne jest gęste upakowanie elementów na płytkach montażowych – pożądane, z kolei, z innych względów. W niektórych przypadkach sprzeczności te mogą zostać złagodzone przez zastosowanie elementów zalewanych masą izolującą, najczęściej epoksydową (potting). Innym sposobem zaradczym jest wytworzenie przerw (otworów) w odpowiednich miejscach płytki drukowanej.
Znaczący wpływ na poziom bezpieczeństwa ma transformator sieciowy. Aby osiągnąć dużą wytrzymałość na przebicie elektryczne między uzwojeniami, zwiększa się przy nawijaniu udział taśmy izolującej zwoje lub stosuje potrójną izolację drutu nawojowego. Podnosi to jednak oczywiście koszty podzespołu i zwiększa jego objętość.
Skutecznym środkiem ochronnym separującym obwody elektryczne jest zastosowanie odpowiednio dobranych sprzęgaczy optycznych (transoptorów, optoizolatorów), na drodze przepływu sygnałów w urządzeniu. Wysoko efektywnym sposobem oddzielenia obwodów elektrycznych, lub nawet większych grup urządzeń, jest także zainstalowanie specjalizowanych transformatorów separujących o stosunku napięć 1:1.
Ochronę przed propagacją zaburzeń elektromagnetycznych EMI daje wprowadzenie ekranu pomiędzy uzwojenie pierwotne i wtórne transformatora. Samo generowanie zaburzeń można natomiast ograniczyć przez dodanie elementów obcinających impulsy i korygujących szybkość ich narastania (ang. snubbers) oraz instalowanie koralików ferrytowych na wyprowadzeniach tranzystorów przełączających MOSFET i diod.
Charakterystyczne parametry zasilaczy w sprzęcie elektromedycznym
Zasilacze przeznaczone do sprzętu elektromedycznego stanowią grupę urządzeń wyróżniającą się niektórymi parametrami w odniesieniu do zasilaczy stosowanych w innych dziedzinach. Już na etapie projektu konstruktor musi uwzględnić charakterystyczne wymagania stawiane zasilaczom medycznym przez dokumenty normalizacyjne – międzynarodowe lub regionalne, dotyczące przede wszystkim bezpieczeństwa użytkowania, ale także odporności na niektóre czynniki zewnętrzne, czasu życia (trwałości) itd. Poniżej przedstawiony zostanie dla przykładu zbiór takich charakterystycznych cech i wymagań dla zasilacza do sprzętu elektromedycznego.
Napięcie i prąd wyjściowy. Zasilacz może być zaprojektowany z jednym lub kilkoma napięciami stałymi na wyjściu, zakres napięć obejmuje zwykle wartości z przedziału od 3,3 V do 48 V (czasem także z wyjściem bipolarnym tzn. ±U); dla każdego wyjścia powinna być określona wymagana wartość prądu.
Maksymalna moc. Orientacyjna wartość mocy wynika z iloczynu napięcia i prądu, zsumowanych w przypadku kilku wyjść, oraz zwyczajowo przyjmowanego pewnego naddatku (marginesu projektowego). Istotna jest też sprawność – osiągana obecnie na poziomie 86–90%, a w wiodących opracowaniach do 93–94%.
Wymagania mechaniczne: forma realizacji projektu np. układ na odkrytym podłożu montażowym (open frame), układ hermetyzowany, układ w obudowie plastikowej lub metalowej z wyprowadzeniami – dostosowany do montażu na płytce drukowanej lub na chassis; sposób wykonania części aplikacyjnych; przyjęte rodzaje chłodzenia np. naturalne lub z wymuszonym przepływem powietrza.
Uwzględnienie przewidywanego środowiska pracy i dopuszczalnej temperatury otoczenia, specyficzne wymagania np. przy pracy w sprzęcie przenośnym na znacznej wysokości n.p.m. (istotne w sprzęcie medycznym do ratownictwa wysokogórskiego), praca przy narażeniach na wibracje i zanieczyszczenia atmosferyczne itp.
Spełnienie ogólnych normatywnych wymagań bezpieczeństwa: osiągnięcie wymaganej klasy ochronności, zastosowanie właściwych środków ochronnych dla pacjenta i operatora, ograniczenie poziomu prądów upływu, uzyskanie wymaganej izolacji obwodów (wytrzymałości napięciowej).
Sposób spełnienia wymagań wynikających z istniejących norm uzupełniających (p. poniżej), w tym dotyczących kompatybilności elektromagnetycznej EMC.
Zastosowanie pomocniczych obwodów i modułów funkcjonalnych podnoszących poziom jakości zasilacza np. korekcja współczynnika mocy PFC, zabezpieczenie przed przeciążeniem.
Duża trwałość (czas życia) zasilacza – osiągana przez przyjęcie sprawdzonych rozwiązań układowych, zastosowanie podzespołów o dobrej jakości, dobór renomowanych wykonawców oraz sprawną obsługę podczas eksploatacji.
Warto jeszcze nadmienić, że przy analizie bezpieczeństwa w projektowanych lub planowanych do zakupu urządzeniach elektromedycznych trzeba również wziąć pod uwagę zalecenia i wymagania zawarte w grupie norm uzupełniających do normy IEC 60601- 1 (collateral standards), a mianowicie normy serii IEC 60601-1-x, gdzie x oznacza numer części normy; dotychczas opracowane części to: 2, 3, 6, 8-12. Przykładowo norma IEC 60601-1-3 odnosi się do zabezpieczeń przed promieniowaniem w urządzeniach diagnostycznych wykorzystujących promieniowanie X, a norma IEC 60601-1-11 podaje wymagania dla elektrycznych urządzeń medycznych i elektrycznych systemów medycznych w środowisku domowej opieki medycznej. Podobnemu celowi służą normy szczegółowe, odnoszące się do konkretnych urządzeń elektromedycznych. Tworzą one serię oznaczoną jako IEC 60601-2-x, gdzie x jak poprzednio oznacza część normy; dotychczas opracowano części 2-6, 8, 10, 11, 16-23. Dla przykładu norma IEC 60601-2-6 dotyczy urządzeń do terapii mikrofalowej, norma IEC 60601-2-20 inkubatorów transportowych dla niemowląt, a norma IEC 60601-2-22 urządzeń laserowych do zabiegów chirurgicznych, kosmetologicznych, terapeutycznych i diagnostycznych.
Jerzy F. Kołodziejski